Микоплазменная пневмония (МП), согласно классификации Минздрава РФ, относится к внебольничным пневмониям (ВП), которые могут быть вызваны более чем 100 различными микроорганизмами.
Справочно. Пневмония – ведущая причина детской смертности в мире, уносящая жизни 1,8 миллиона детей младше пяти лет ежегодно.
В России ежегодно регистрируется около 500 000 случаев ВП (14-15% населения), однако эксперты считают, что реальное число заболевших может достигать 1,5 миллиона.
M. pneumoniae – возбудитель до 40% случаев микоплазменной пневмонии у детей и около 18% респираторных инфекций, требующих госпитализации.
Справочно. Диагностика МП у детей затруднена, поскольку клинические проявления неспецифичны. Диагноз чаще всего ставится на основании серологических исследований.
Сложности в диагностике могут привести к неадекватному применению антибиотиков, что, в свою очередь, негативно влияет на прогноз заболевания и способствует развитию антибиотикорезистентности.
Микоплазменная пневмония что это
Микоплазменная пневмония это атипичное инфекционное заболевание легких, вызываемое бактерией Mycoplasma pneumoniae.
Заражение происходит воздушно-капельным путем (при кашле и чихании), что делает инфекцию высококонтагиозной (заразной), особенно в местах скопления людей. Возможна также передача через загрязненные предметы или руки.
Попадая в дыхательные пути, микоплазма достигает нижних отделов легких и начинает активно размножаться, вызывая воспаление и характерную симптоматику.
Справочно. Чаще всего микоплазменной пневмонией болеют дети, подростки и взрослые до 40 лет.
Заболеваемость повышается в закрытых коллективах (детские сады, школы, университеты, воинские части) и семьях. Пик заболеваемости приходится на осень и зиму.
Хотя микоплазменная инфекция может протекать изолированно, она часто сочетается с другими вирусными (грипп, парагрипп, аденовирус, РС-вирус) и бактериальными (Streptococcus pneumoniae, Haemophilus influenzae, Chlamydia pneumoniae, Moraxella catarrhalis) инфекциями.
Справочно. Без своевременного лечения микоплазменная инфекция способна распространяться по организму, приводя к серьезным осложнениям, таким как менингит, менингоэнцефалит, артрит, миокардит и гемолитическая анемия.
Микоплазменная пневмония представляет собой серьезную угрозу для легких, и врачи настоятельно призывают к внимательности в отношении этого заболевания. По словам специалистов, микоплазмы, являющиеся причиной пневмонии, могут долгое время оставаться незамеченными, что затрудняет диагностику и лечение. Симптомы, такие как кашель, одышка и усталость, часто воспринимаются как обычная простуда, что приводит к запоздалому обращению за медицинской помощью. Врачи отмечают, что без своевременного лечения инфекция может прогрессировать, вызывая осложнения, такие как плеврит или дыхательная недостаточность. Поэтому важно проводить профилактические осмотры и быть внимательными к своему здоровью, особенно в сезон простуд. Своевременная диагностика и адекватная терапия могут существенно снизить риск серьезных последствий.

Почему микоплазменная пневмония атипичная
Понятие «атипичный», впервые возникшее в пульмонологии, впоследствии распространилось и на другие медицинские области.
Этот термин использовался для обозначения заболеваний с нехарактерной клинической картиной:
- слабо выраженными симптомами;
- скудными данными рентгенологических, аускультативных и лабораторных исследований;
- отсутствием значительного лейкоцитоза и резистентностью к стандартной терапии пенициллинами.
В настоящее время термин «атипичный» постепенно выходит из употребления благодаря новым научным знаниям, которые позволили выявить характерные особенности ранее труднодиагностируемых инфекций.
Справочно. Так как изучение этих инфекций началось с микоплазм, сегодня накоплен обширный клинический опыт, разработаны и описаны основные принципы диагностики и лечения вызываемых ими заболеваний.
Микоплазменная пневмония — история исследования возбудителя
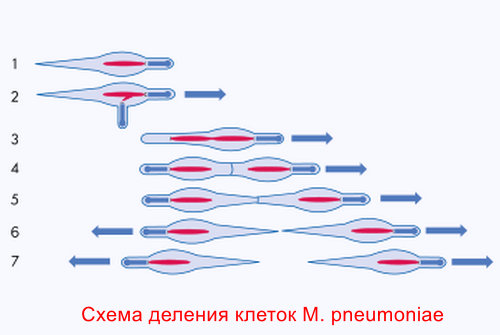
Микоплазмы долгое время ускользали от обнаружения и культивирования.
Только в 1898 году в лаборатории Пастера (Nocard и др.) был выделен первый представитель этой группы — Mycoplasma mycoides, первоначально отнесенный к плевропневмония-подобным организмам.
Справочно. Этот возбудитель, как выяснилось, проходил через асбестовые фильтры и требовал для роста обогащенные питательные среды с сывороткой крови.
Заметьте, что асбестовые фильтры не стали преградой для распространения M. pneumoniae. Нынешние марлевые медицинские маски, которые заставляют носить в некоторых местах, вызывают только скепсис по поводу их эффективности.
Спустя почти полвека, в 1944 году, M. Eaton выделил из мокроты больных атипичной пневмонией Mycoplasma pneumoniae. Эта пневмония протекала легче, чем пневмококковая, с менее выраженными аускультативными и рентгенологическими признаками.
В течение последующих 20 лет возбудитель, ошибочно принятый за вирус, назывался агентом Итона.
Справочно. Лишь благодаря исследованиям L. Hayflick, удалось культивировать его в лаборатории, идентифицировать как микоплазму и дать ему современное название — Mycoplasma pneumoniae.
Микоплазменная пневмония — это инфекционное заболевание, вызываемое микоплазмой, которое часто остается незамеченным из-за своих легких симптомов. Многие люди не осознают, что это заболевание может привести к серьезным осложнениям, особенно у детей и пожилых людей. Врачи отмечают, что пациенты часто обращаются за помощью слишком поздно, когда инфекция уже успела распространиться. Симптомы, такие как кашель, усталость и легкая температура, могут быть приняты за обычную простуду, что затрудняет диагностику. Важно помнить, что микоплазменная пневмония может вызывать длительные проблемы с легкими, и своевременное обращение к специалисту может предотвратить серьезные последствия. Образование и осведомленность о данном заболевании играют ключевую роль в его профилактике и лечении.

Что такое микоплазма
Термин «микоплазма» образован от греческих слов «mykes» (гриб) и «plasma» (форма, структура), что отражает особенности этих микроорганизмов.
Справочно. Будучи внутриклеточными паразитами, микоплазмы, в отличие от большинства бактерий, лишены клеточной стенки.
Их разнообразная морфология, включающая шаровидные и вытянутые формы, напоминает структуру грибов. Название «микоплазма» характеризует как морфологические, так и биологические свойства этих организмов.
M. pneumoniae часто называют “атипичным” возбудителем респираторных заболеваний из-за ряда отличительных свойств:
- неспособности расти на стандартных питательных средах;
- внутриклеточной локализации;
- длительной персистенции в организме человека;
- устойчивости к β-лактамным антибиотикам.
Справочно. Микоплазменная инфекция занимает второе место после пневмококковой среди причин пневмонии.
Заболевание часто принимает хроническую форму (74%) и может протекать тяжело, в некоторых случаях с летальным исходом (12,9%).
Микоплазменная пневмония патогенез
Микоплазма (M. pneumoniae) вызывает заболевание со сложным механизмом развития.
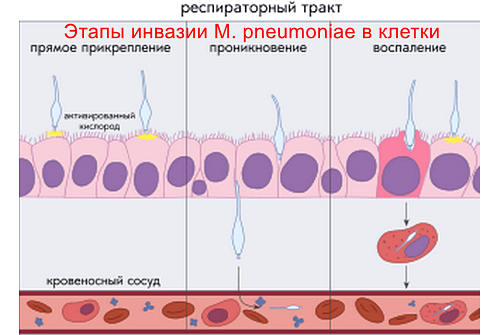
Инфекция начинается с прикрепления бактерии к клеткам бронхиального эпителия, что приводит к изменениям внутриклеточного метаболизма и структуры инфицированных клеток.
Проникнув внутрь клетки, M. pneumoniae потребляет питательные вещества хозяина и выделяет токсин CARDS, перекись водорода и супероксидные радикалы, непосредственно повреждая клетки. Дополнительный косвенный ущерб наносится ферментами, липидами, липопротеинами и гликолипидами M. pneumoniae, которые стимулируют выработку цитокинов и воспаление.
Справочно. Способность M. pneumoniae уклоняться от иммунной системы способствует длительному выживанию бактерии в организме и развитию более тяжелых форм заболевания.
Микоплазмы легко прикрепляются к рецепторам на поверхности клеток-мишеней, таких как клетки дыхательных путей и эритроциты, паразитируя на клеточной мембране или внутри клетки. Встраивание или проникновение микоплазмы в клетку делает ее «чужеродной» для иммунной системы, вызывая аутоиммунные реакции.
Образование аутоантител является причиной внелегочных проявлений микоплазменной инфекции.
Справочно. M. pneumoniae способна длительно сохраняться в эпителиальных клетках и лимфоидной ткани носоглотки, легко передаваясь воздушно-капельным путем от больных и носителей.
Однако, микоплазмы неустойчивы во внешней среде: чувствительны к изменениям pH, температуре, высушиванию, ультразвуку и ультрафиолетовому излучению.
Помимо пневмонии, M. pneumoniae может вызывать фарингит, обострять бронхиальную астму и хронический обструктивный бронхит, а также приводить к развитию внелегочных осложнений, таких как перикардит, отит, энцефалит, менингит и гемолитическая анемия.
Справочно. Отсутствие клеточной стенки делает микоплазмы устойчивыми к β-лактамным антибиотикам (пенициллинам и цефалоспоринам).
Микоплазменная инфекция характеризуется локальным воспалением с выраженной иммунной реакцией, включая выработку всех классов антител (IgM, IgA, IgG) и активацию клеточного иммунитета.
Симптомы микоплазменной пневмонии в большой степени обусловлены интенсивной воспалительной реакцией организма (постинфекционной гиперчувствительностью, опосредованной Т-лимфоцитами).

Микоплазменная пневмония симптомы
Микоплазменная пневмония имеет инкубационный период от одной до четырех недель, чаще всего около 12-14 дней.
Начало заболевания обычно постепенное, но может быть и острым или подострым. Проявления болезни можно разделить на респираторные, внелегочные (нереспираторные) и генерализованные.
Справочно. Начальная стадия характеризуется поражением верхних дыхательных путей, подобно назофарингиту, ларингиту, а иногда и трахеобронхиту. Пациенты испытывают заложенность носа, сухость в носоглотке, першение и осиплость голоса.
Общее состояние ухудшается, температура постепенно повышается до субфебрильной, сопровождаясь слабостью и потливостью.
При остром течении признаки интоксикации появляются уже в первый день, а при постепенном – на 7-12 день.
Справочно. Типичным симптомом является длительный, изнуряющий, малопродуктивный кашель (10-15 дней и более), с отделением небольшого количества вязкой мокроты.
Из-за обструкции дыхательных путей и гиперреактивности бронхов кашель может стать хроническим, продолжаясь 4-6 недель. Также могут наблюдаться признаки интерстициальной пневмонии.
Внелегочные проявления включают:
- кожные высыпания;
- воспаление барабанных перепонок (похожее на мирингит);
- боли в мышцах (миалгия);
- желудочно-кишечные расстройства;
- нарушения сна;
- головные боли и парестезии.
Эти симптомы могут значительно усложнить течение болезни.
Возможно развитие плеврита (фибринозного или экссудативного) и боли в грудной клетке. У пациентов с хронической обструктивной болезнью легких микоплазменная пневмония может обострить обструктивный синдром.
Справочно. У детей до трех лет заболевание часто протекает с минимальными симптомами.
В неосложненных случаях симптомы могут исчезнуть самостоятельно через 7-10 дней. Однако существует риск присоединения вторичной инфекции, например, пневмококка, что приводит к развитию смешанной пневмонии.
К серьезным осложнениям относятся синдром Стивенса-Джонсона, синдром Гийена-Барре, миелит, энцефалит и менингит.
Микоплазменная пневмония осложнения
Микоплазменная пневмония может вызывать ряд осложнений, затрагивающих различные органы и системы.
К легочным осложнениям относятся плеврит и абсцесс легкого.
Внелегочные осложнения могут включать поражение:
- сердца (миокардит, перикардит);
- нервной системы (энцефалит, менингит, миелит, мозжечковая атаксия);
- крови (гемолитическая анемия);
- глаз (конъюнктивит);
- опорно-двигательного аппарата (боли в суставах и мышцах – артралгии и миалгии).
Также могут возникать различные кожные проявления, такие как сыпь (эритематозная, кореподобная, папуловезикулярная экзантема, мультиформная эритема), синдром Стивенса-Джонсона, узловатая эритема, крапивница и феномен Рейно.
Справочно. В тяжелых случаях может развиться острая дыхательная недостаточность, требующая неотложной медицинской помощи.
Кроме того, микоплазменная пневмония иногда переходит в хроническую форму, приводя к пневмосклерозу и бронхоэктазам.
При генерализации инфекции существует риск развития ДВС-синдрома с поражением жизненно важных органов.
Справочно. Пациенты с ослабленным иммунитетом и хроническими заболеваниями дыхательной системы подвержены более высокому риску развития осложнений.
Диагностика микоплазменной пневмонии
Диагностика микоплазменной пневмонии основана на оценке клинической картины, данных рентгенографии и компьютерной томографии (КТ) легких, а также результатах серологических тестов и ПЦР.
Справочно. В первую неделю заболевания диагностика затруднена из-за слабо выраженной симптоматики.
Ранними признаками являются покраснение задней стенки глотки, увеличение миндалин. Постепенно могут присоединиться локальное ослабление везикулярного дыхания, крепитация, редкие средне- и мелкопузырчатые хрипы, укорочение перкуторного звука. Характерно наличие внелегочных проявлений.
На рентгенограмме легких обычно выявляется двустороннее усиление легочного рисунка с нечеткими очаговыми инфильтратами, типичными для пневмонии, преимущественно в нижних долях.
В половине случаев наблюдаются интерстициальные изменения, перибронхиальная и периваскулярная инфильтрация. Обширная лобарная инфильтрация встречается редко.
Лабораторные показатели, такие как лейкоцитоз и повышение СОЭ, менее выражены, чем при бактериальной пневмонии. Выделение культуры M. pneumoniae из мокроты, легочной ткани или плевральной жидкости в рутинной практике не применяется из-за длительного срока инкубации и необходимости специальных сред.
Справочно. Микроскопия мокроты неэффективна для обнаружения микоплазм.
Для подтверждения диагноза и определения стадии инфекции (активная или персистирующая) используется комплекс методов, включающий серологические тесты (ИФА, РСК, РНИФ) и ПЦР.
Диагностически значимым считается четырехкратное увеличение титров IgA и IgG в парных сыворотках (в остром периоде и в период выздоровления).
При микоплазменной пневмонии отмечается снижение активности Т-клеточного и фагоцитарного звеньев иммунитета, а также гуморальные изменения (увеличение числа В-лимфоцитов, уровней IgM и циркулирующих иммунных комплексов (ЦИК)).
Справочно. Изменения на ЭКГ могут наблюдаться при развитии миокардита или перикардита.
Дифференциальную диагностику проводят с ОРВИ, бактериальной пневмонией, орнитозом, легионеллезом и туберкулезом легких.
Микоплазменная пневмония лечение
Макролиды и тетрациклины традиционно используются для лечения внутриклеточных инфекций.
Справочно. Однако, некоторые антибиотики, такие как тетрациклин и хинолоны, применяются ограниченно из-за побочных эффектов, а сульфаниламиды – из-за низкой эффективности.
Для лечения микоплазменной пневмонии наиболее эффективны следующие антибиотики: доксициклин, кларитромицин, азитромицин, эритромицин и респираторные фторхинолоны.
Рекомендуемая продолжительность лечения составляет 14 дней, в зависимости от тяжести инфекции.
Дозировки препаратов, следующие:
- доксициклин: 0,05-0,1 г 2 раза в день перорально;
- кларитромицин: 7,5–15 мг/кг/сутки или 0,5-1,0 г в сутки, разделенных на 2 приема, перорально;
- азитромицин: 10 мг/кг/сутки или 0,5 г однократно, перорально;
- эритромицин: 30–50 мг/кг/сутки или 0,5 г 3-4 раза в день перорально.
Справочно. Лечение респираторных инфекций без определения возбудителя неэффективно в долгосрочной перспективе, повышает риск осложнений и способствует хронизации процесса.
Хотя существуют данные об эффективности коротких (3-5 дней) курсов азитромицина (5–10 мг/кг) при некоторых инфекциях, этот подход не рекомендуется для лечения микоплазменной пневмонии.
Клинический опыт показывает, что короткие курсы часто приводят к рецидивам или обострениям хронической инфекции, особенно при постоянном контакте с возбудителем.
Справочно. В таких случаях предпочтительнее 14-дневный курс антибиотикотерапии с последующей иммунокоррекцией, включая продленное применение 14-членных макролидов.
Антибиотики при микоплазме
Микоплазменные инфекции обычно лечат антибиотиками следующих групп:
- тетрациклины: доксициклин и тетрациклин являются представителями этой группы. Доксициклин, предпочтительный вариант, назначается взрослым и детям старше 9 лет дважды в день в течение двух недель. Тетрациклин, доступный в форме таблеток и мази (на ранних стадиях и при беременности), используется реже из-за большего числа побочных эффектов, будучи препаратом старого поколения;
- макролиды: в эту группу входят такие препараты, как Сумамед (таблетки и капсулы) и Клацид (таблетки, капсулы, порошок для суспензии). Сумамед эффективен благодаря способности накапливаться в пораженных тканях, но противопоказан беременным и пациентам с соответствующей непереносимостью. Клацид содержит кларитромицин в качестве активного вещества;
- фторхинолоны: авелокс – пример препарата этой группы. Его назначают по 0,4 г в сутки курсом 7-14 дней. Фторхинолоны имеют свойство накапливаться в почках и половых органах, поэтому важно строго соблюдать предписанную дозировку.
Справочно. Важно помнить, что антибиотики следует принимать полным курсом, даже если симптомы исчезли раньше. Преждевременное прекращение лечения может привести к рецидиву инфекции.
Макролиды что это
Макролиды это класс лекарственных препаратов, преимущественно антибиотиков, характеризующихся низкой токсичностью.
Справочно. Они действуют бактериостатически, то есть подавляют рост и размножение бактерий, не уничтожая их напрямую.
Макролиды эффективны против широкого спектра бактерий, включая стрептококки и стафилококки, а также внутриклеточных патогенов, таких как хламидии, микоплазмы и легионеллы.
Эти антибиотики назначают при бактериальных инфекциях различных органов и систем, включая дыхательные пути, ЛОР-органы, кожу и мягкие ткани, мочеполовую систему и почки.
Макролиды в лечении респираторного микоплазмоза
M. pneumoniae устойчива к β-лактамным антибиотикам, поскольку эти препараты воздействуют на клеточную стенку, которой у данной бактерии нет.
Лечение требует антибиотиков, способных проникать внутрь клеток и подавлять синтез белка. Макролиды, тетрациклины и фторхинолоны обладают такими свойствами, однако макролиды являются препаратами выбора благодаря широкому спектру действия, благоприятным фармакокинетическим и фармакодинамическим характеристикам, а также высокой безопасности.
Справочно. В отличие от тетрациклинов (показаны детям старше 8 лет и менее эффективны против микоплазм) и фторхинолонов (применяются у детей только по жизненным показаниям), макролиды можно назначать детям, беременным и кормящим женщинам.
Они высокоэффективны против M. pneumoniae и других сопутствующих возбудителей, таких как S. pneumoniae (включая пенициллинорезистентные штаммы), H. influenzae, C. pneumoniae и M. catarrhalis.
Преимущества макролидов включают:
- удобный режим дозирования;
- короткие курсы лечения;
- редкие побочные эффекты;
- минимальный риск негативного воздействия на почки, кроветворение, хрящевую ткань и ЦНС.
Серьезные аллергические реакции и антибиотик-ассоциированная диарея встречаются крайне редко.
Справочно. Кроме того, некоторые макролиды (рокситромицин, кларитромицин и азитромицин) обладают иммуномодулирующими свойствами.
Препарат выбора при микоплазменной пневмонии
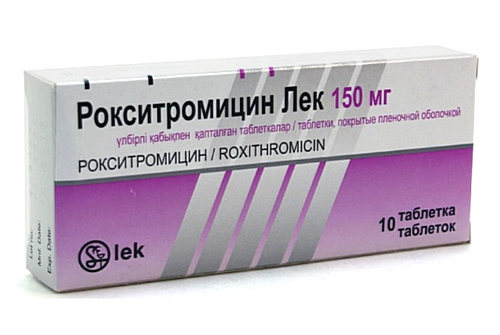
Рокситромицин, полусинтетический макролидный антибиотик, производный от эритромицина, успешно используется для лечения инфекций дыхательных путей, включая микоплазменные.
Справочно. Как и другие макролиды, он действует бактериостатически, блокируя синтез белка в бактериальной клетке путем связывания с 50S-субъединицей рибосомы.
Однако, в отличие от эритромицина, рокситромицин достигает более высоких внутриклеточных концентраций, что делает его особенно эффективным против внутриклеточных патогенов, таких как микоплазмы.
Его антимикоплазменная активность сопоставима с другими макролидами, такими как азитромицин и кларитромицин.
Кроме того, некоторые исследования предполагают наличие у рокситромицина противовоспалительных свойств, возможно, благодаря его способности подавлять выработку цитокинов и антиоксидантному действию.
Справочно. При пероральном приеме рокситромицин демонстрирует лучшую биодоступность, чем эритромицин, благодаря большей устойчивости к желудочной кислоте и более быстрому и полному всасыванию в желудочно-кишечном тракте.
Препарат хорошо переносится пациентами, побочные эффекты, в основном легкие диспепсические расстройства, наблюдаются лишь у 3-4% принимающих его.
Микоплазменная пневмония прогноз и профилактика
Микоплазменная пневмония, как правило, имеет благоприятный прогноз, и смертность от нее составляет не более 1,4%. В легких случаях симптомы обычно исчезают самостоятельно в течение 7-10 дней.
Тем не менее, в некоторых случаях микоплазменная пневмония может привести к таким последствиям, как бронхоэктазы или рубцевание легочной ткани, а также вызвать серьезные, жизнеугрожающие осложнения.
Справочно. Поэтому прогноз всегда индивидуален и зависит от конкретной клинической картины.
Для предотвращения микоплазменной пневмонии рекомендуется следующее:
- регулярно мойте руки, особенно после кашля или чихания;
- при кашле и чихании прикрывайте рот и нос салфеткой, а не рукой;
- поддерживайте здоровый образ жизни: занимайтесь спортом, чаще гуляйте на свежем воздухе;
- обеспечьте себе сбалансированное питание, богатое белками, витаминами и микроэлементами;
- сделайте прививку от гриппа до начала сезона простуд;
- регулярно проветривайте и делайте влажную уборку помещений.
Справочно. В период эпидемий гриппа и ОРВИ по возможности избегайте контакта с больными, носите маску в общественных местах и ограничьте посещение мест массового скопления людей.
При появлении первых симптомов заболевания незамедлительно обратитесь к врачу для своевременной диагностики и лечения.
Для подготовки статьи использовались следующие источники:
1. Гиперпигментация кожи: современные взгляды на этиологию и патогенез (часть 1). Российский журнал кожных и венерических болезней. 2017; 20(3): 178-183.
2. Гиперпигментация: причины возникновения и методы коррекции. Клиническая дерматология и венерология. 2012; 10(6): 65–70.
3. Еще раз о проблеме гиперпигментации. Российский журнал кожных и венерических болезней. 2014; 17(2): 20–4.
4. Молекулярные исследования в оценке фотостарения и новообразований кожи. Российский журнал кожных и венерических болезней. 2009; 6: 7–9.
5. Recent progress in melasma pathogenesis. Pigment Cell Melanoma Res. 2015; 28(6): 648–60. doi: 10.1111/pcmr.12404. (PubMed)
6. Mimosine dipeptide enantiomsers: improved inhibitors against melanogenesis and cyclooxygenase. Molecules. 2015; 20(8): 14334–47. (PubMed)
7. Neuroendocrine activity of the melanocyte. Exp. Dermatol. 2009; 18(9): 760–3.
8. MicroRNAs in melanocyte and melanoma biology. Pigment Cell Melanoma Res. 2015; 28(3): 340–54.
Вопрос-ответ
Какие могут быть последствия после микоплазменной пневмонии?
Микоплазменная пневмония опасна тем, что при несвоевременном лечении инфекция может распространяться за пределы дыхательной системы и вызывать менингит, менингоэнцефалит, артрит, миокардит, гемолитическую анемию.
Как микоплазма влияет на легкие?
Микоплазма пневмонии — это бактерия, способная инфицировать человека. Она обычно вызывает инфекции верхних дыхательных путей, но может также вызывать пневмонию и является одной из самых частых причин атипичной пневмонии в США. Многие внелёгочные инфекции связывают с инфекцией M. Pneumoniae.
Чем страшна микоплазменная пневмония?
Осложнения. Микоплазменная пневмония опасна своими осложнениями: плеврит, бронхит, обструкция дыхательных путей. У ослабленных пациентов возможны нарушения сердечно-сосудистой системы и дыхательная недостаточность. В группе риска — дети и пожилые люди.
Можно ли не лечить микоплазменную пневмонию?
Большинство людей выздоравливают от микоплазменной пневмонии, осложнения не развиваются. Однако если человек долго не обращался за медицинской помощью или не следовал указаниям врача, то появляется риск осложнений. Лёгочные осложнения микоплазменной пневмонии: плеврит — воспаление плевры (оболочки лёгких).
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры и обследования легких, особенно если у вас есть предрасположенность к респираторным заболеваниям. Это поможет выявить микоплазменную пневмонию на ранней стадии и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на симптомы, такие как длительный кашель, одышка и усталость. Если вы заметили их у себя или своих близких, не откладывайте визит к врачу, так как это может быть признаком микоплазменной пневмонии.
СОВЕТ №3
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте стрессов. Это поможет укрепить иммунную систему и снизить риск развития инфекций, включая микоплазменную пневмонию.
СОВЕТ №4
Изучите информацию о вакцинах и профилактических мерах, которые могут помочь защитить вас от респираторных инфекций. Консультируйтесь с врачом о возможности вакцинации, особенно в сезон простуд и гриппа.